Пересадка печени
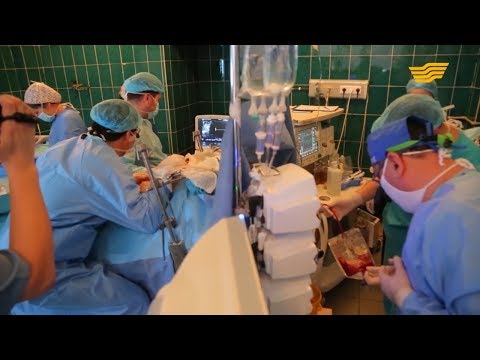
Трансплантация печени - это операция по замене больной печени здоровой.
Пожертвованная печень может быть из:
- Донор, который недавно умер и не имел повреждения печени. Этот тип донора называется донором трупа.
- Иногда здоровый человек жертвует часть своей печени человеку с больной печенью. Например, родитель может сделать пожертвование ребенку. Такой донор называется живым донором. Печень может вырасти заново. У обоих людей после успешной трансплантации печень чаще всего оказывается полностью работоспособной.
Донорская печень транспортируется в охлажденном водно-солевом (физиологическом) растворе, который сохраняет орган до 8 часов. Затем можно провести необходимые тесты, чтобы сопоставить донора с реципиентом.
Новая печень удаляется от донора через хирургический разрез в верхней части живота. Он помещается в человека, которому нужна печень (называемого реципиентом), и прикрепляется к кровеносным сосудам и желчным протокам. Операция может занять до 12 часов. Реципиенту часто требуется большое количество крови при переливании.
Здоровая печень выполняет более 400 задач каждый день, в том числе:
- Выработка желчи, которая важна для пищеварения
- Изготовление белков, которые помогают свертыванию крови
- Удаление или изменение бактерий, лекарств и токсинов в крови
- Хранение сахара, жиров, железа, меди и витаминов
Самая частая причина трансплантации печени у детей - атрезия желчных путей. В большинстве случаев трансплантат от живого донора.
Самая частая причина трансплантации печени у взрослых - цирроз. Цирроз - это рубцевание печени, препятствующее ее нормальной работе. Это может ухудшиться до печеночной недостаточности. Наиболее частыми причинами цирроза печени являются:
- Длительное инфицирование гепатитом B или гепатитом C
- Длительное злоупотребление алкоголем
- Цирроз вследствие неалкогольной жировой болезни печени
- Острая токсичность от передозировки парацетамолом или употребления ядовитых грибов.
Другие заболевания, которые могут вызвать цирроз и печеночную недостаточность, включают:
- Аутоиммунный гепатит
- Сгусток крови в печеночной вене (тромбоз)
- Повреждение печени от отравления или лекарств
- Проблемы с дренажной системой печени (желчевыводящие пути), такие как первичный билиарный цирроз или первичный склерозирующий холангит
- Нарушения обмена меди или железа (болезнь Вильсона и гемохроматоз)
Операция по пересадке печени часто не рекомендуется людям, у которых есть:
- Определенные инфекции, такие как туберкулез или остеомиелит.
- Трудно принимать лекарства несколько раз в день до конца жизни.
- Заболевания сердца или легких (или другие опасные для жизни заболевания)
- История рака
- Инфекции, такие как гепатит, которые считаются активными
- Курение, злоупотребление алкоголем или наркотиками или другие опасные привычки в образе жизни
Риски для любой анестезии:
- Проблемы с дыханием
- Реакции на лекарства
Риски при любой операции:
- Кровотечение
- Сердечный приступ или инсульт
- Инфекционное заболевание
Операция по пересадке печени и лечение после операции сопряжены с серьезными рисками. Существует повышенный риск заражения, потому что вы должны принимать лекарства, подавляющие иммунную систему, чтобы предотвратить отторжение трансплантата. Признаки инфекции включают:
- Понос
- Дренаж
- Жар
- Желтуха
- Покраснение
- Припухлость
- Нежность
Ваш лечащий врач направит вас в центр трансплантации. Специалисты по трансплантации захотят убедиться, что вы подходящий кандидат на пересадку печени. Вы нанесете несколько визитов в течение нескольких недель или месяцев. Вам нужно будет сдать кровь и сделать рентген.
Если у вас новая печень, перед процедурой будут выполнены следующие анализы:
- Определение группы тканей и крови, чтобы убедиться, что ваше тело не отвергает донорскую печень
- Анализы крови или кожные пробы для проверки на наличие инфекции
- Сердечные тесты, такие как ЭКГ, эхокардиограмма или катетеризация сердца.
- Тесты для выявления рака на ранней стадии
- Тесты для изучения вашей печени, желчного пузыря, поджелудочной железы, тонкой кишки и кровеносных сосудов вокруг печени.
- Колоноскопия, в зависимости от вашего возраста
Вы можете посетить один или несколько центров трансплантации, чтобы определить, какой из них лучше всего подходит для вас.
- Спросите в центре, сколько трансплантаций они делают каждый год и насколько они выживают. Сравните эти цифры с данными других центров трансплантологии.
- Спросите, какие группы поддержки у них есть, и какие поездки и жилье они предлагают.
- Спросите, каково среднее время ожидания трансплантации печени.
Если бригада трансплантологов сочтет вас подходящим кандидатом на пересадку печени, вы попадете в национальный список ожидания.
- Ваше место в списке ожидания зависит от ряда факторов. Ключевые факторы включают тип проблем с печенью, степень тяжести вашего заболевания и вероятность успешной трансплантации.
- Количество времени, которое вы тратите на лист ожидания, чаще всего не влияет на то, как скоро вы заболеете печенью, за возможным исключением детей.
Пока вы ждете печень, выполните следующие действия:
- Соблюдайте любую диету, которую рекомендует ваша бригада по трансплантации.
- Не употребляйте алкоголь.
- Не курю.
- Держите свой вес в соответствующем диапазоне. Следуйте программе упражнений, рекомендованной вашим врачом.
- Принимайте все прописанные вам лекарства. Сообщайте бригаде трансплантологов об изменениях в ваших лекарствах и о любых новых или ухудшающихся медицинских проблемах.
- Наблюдайте за вашим постоянным врачом и бригадой трансплантологов на любых назначенных встречах.
- Убедитесь, что у бригады по трансплантации есть ваши правильные номера телефонов, чтобы они могли немедленно связаться с вами, если станет доступна печень. Убедитесь, что куда бы вы ни направлялись, с вами можно связаться быстро и легко.
- Подготовьте все заранее, чтобы отправиться в больницу.
Если вы получили донорскую печень, вам, вероятно, придется оставаться в больнице на неделю или дольше. После этого вы должны будете находиться под пристальным наблюдением врача всю оставшуюся жизнь. После трансплантации у вас будут регулярные анализы крови.
Период восстановления составляет от 6 до 12 месяцев. Ваша бригада трансплантологов может попросить вас оставаться поближе к больнице в течение первых 3 месяцев. Вам нужно будет проходить регулярные осмотры с анализами крови и рентгеном в течение многих лет.
Люди, которым сделали пересадку печени, могут отторгнуть новый орган. Это означает, что их иммунная система воспринимает новую печень как чужеродное вещество и пытается ее уничтожить.
Чтобы избежать отторжения, почти все реципиенты трансплантата должны всю оставшуюся жизнь принимать лекарства, подавляющие их иммунный ответ. Это называется иммуносупрессивной терапией. Хотя лечение помогает предотвратить отторжение органов, оно также подвергает людей более высокому риску заражения и рака.
Если вы принимаете иммунодепрессанты, вам необходимо регулярно проходить обследование на рак. Лекарства также могут вызывать высокое кровяное давление и высокий уровень холестерина и повышать риск развития диабета.
Для успешной трансплантации необходимо тщательное наблюдение у врача. Вы всегда должны принимать лекарство в соответствии с указаниями.
Трансплантация печени; Пересадка - печень; Ортотопическая трансплантация печени; Печеночная недостаточность - пересадка печени; Цирроз - пересадка печени
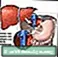 Прикрепление донорской печени
Прикрепление донорской печени Пересадка печени - серия
Пересадка печени - серия
Carrion AF, Мартин П. Трансплантация печени. В: Feldman M, Friedman LS, Brandt LJ, eds. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана. 11-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2021: глава 97.
Everson GT. Печеночная недостаточность и трансплантация печени В: Goldman L, Schafer AI, eds. Goldman-Cecil Medicine. 26-е изд. Филадельфия, Пенсильвания: Эльзевьер; 2020: глава 145.
